 每天说药物导致的自身免疫性溶血性贫血(AIHA),怎么不见有发生过啊eiei~
每天说药物导致的自身免疫性溶血性贫血(AIHA),怎么不见有发生过啊eiei~
真的没有故弄玄虚啊QAQ,本期科普就为大家分享一则关于抗生素诱发AIHA的病例。
你没看错,一款常见的抗生素竟然能引发这样罕见又严重的不良反应!大家看完病例自己也要注意用药时的安全哟~

图源:摄图网
病例速览:
一场“抗感染”引发的血液危机[1]
1.患者背景:56岁女性,支气管扩张伴感染+干燥综合征病史7年。
2.用药史:入院后使用哌拉西林他唑巴坦抗感染(广谱抗生素“王牌”)。
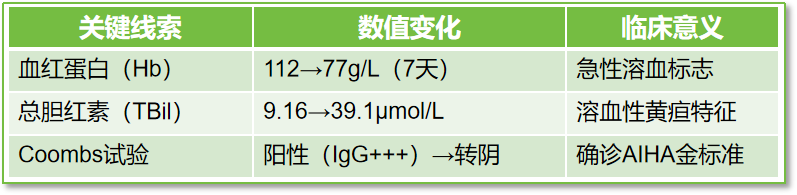
3.诡异转折:用药第2天起血红蛋白(Hb)断崖式下跌(112→77g/L),尿色浓茶、腰背剧痛,确诊药物性自身免疫性溶血(AIHA)!
诊断破局:
三大“致命信号”锁定真凶[1]
破案关键:
1.时间关联:用药后第2天Hb开始下降,第8天出现典型溶血症状。
2.高危人群:干燥综合征患者免疫紊乱,药物诱发AIHA风险激增!
3.排除法:感染、自身免疫病活动、其他药物均被排除。

图源:摄图网
治疗过程:
逆转“血色危局”[1]
- 治疗初期
入院后的第1天,患者使用哌拉西林他唑巴坦后,开始出现贫血的症状,Hb和RBC逐渐下降。到第4天,患者出现贫血貌,发热、咳嗽等症状未见明显好转,且痰培养结果显示铜绿假单胞菌感染,开始联合使用阿奇霉素和生血宁片治疗。
- 临床变化
第7天,患者的Hb和RBC继续下降,尿液呈浓茶色,伴有乏力和腰背酸痛。进一步检查发现Coombs试验阳性,直接抗球蛋白试验(DAT)结果为阳性,提示可能为药物诱导的AIHA。
- 停药与调整
考虑到药物诱导的AIHA,临床药师建议立即停用哌拉西林他唑巴坦,并继续使用阿奇霉素和生血宁片。患者随后开始接受碱化尿液治疗(使用碳酸氢钠片),以防止肾小管堵塞。第9天,患者的尿色逐渐恢复正常,乏力和腰背酸痛缓解,Hb和RBC逐步回升。
- 患者康复与出院
第14天,患者各项血液指标恢复正常,Coombs试验转为阴性,症状明显好转,最终顺利出院。

图源:摄图网
【抗生素致AIHA解析】
常见且效果良好,适用于氟达拉滨、甲基多巴、左旋多巴和氯丙嗪等药物诱发的情况。
在这个哌拉西林他唑巴坦诱导AIHA的案例中,有这么几点值得关注的小知识,帮助大家更好地理解和应对这种药物性不良反应:
1.为什么不用糖皮质激素?[2-4]
糖皮质激素在治疗因非药物依赖型抗体引起的AIHA中
但对于哌拉西林他唑巴坦等药物依赖型抗体引发的AIHA,其治疗效果尚存在争议。
2.药物致溶血的机制
药物诱发AIHA主要分两种机制[2,3]:
- 药物依赖型抗体:药物分子(如哌拉西林他唑巴坦)与红细胞表面蛋白结合形成半抗原,诱发免疫反应,生成抗药物抗体,导致红细胞破坏。
- 非药物依赖型抗体:直接通过免疫调节作用,产生自身抗体攻击红细胞。
这种机制的不同决定了治疗方案的选择和预后。
3.临床证据中的药物举例[2-4]
已有临床报道显示:
- 非药物依赖型AIHA常由氟达拉滨、甲基多巴、左旋多巴、氯丙嗪等引发,并且糖皮质激素治疗效果较好;
- 药物依赖型AIHA则与哌拉西林他唑巴坦、奎尼丁、异烟肼、利福平等药物相关,其治疗效果和应对策略需要个体化决定;
- 其他抗生素如环丙沙星、左氧氟沙星、头孢哌酮舒巴坦、头孢吡肟也曾被报道诱发AIHA。

图源:摄图网
亲爱的朋友们,咱们都知道药不是魔法药丸,每一剂药都有它自己的“小脾气”!在用药的路上,别以为自己成了药神,一旦感觉身体出了问题,千万不要自己乱调剂量或者偷偷停药哦。记住——医生的建议才是金科玉律!
参考文献:
[1]张丽君,刘丛海,彭绍贤,等.哌拉西林他唑巴坦诱导的自身免疫性溶血性贫血1例病例分析[J].临床合理用药,2023,16(10):136-139.DOI:10.15887/j.cnki.13-1389/r.2023.10.039.
[2]Wang Q, He Z, Wu X, et al. Hematologic adverse effects induced by piperacillin-tazobactam: a systematic review of case reports. Int J Clin Pharm. 2020;42(4):1026-1035. doi:10.1007/s11096-020-01071-8.
[3]何彦侠, 赵慧敏, 薛兵. 药源性溶血性贫血临床及误诊分析[J]. 临床误诊误治, 2019, 32(6): 1-4. DOI: 10.3969/j.issn.1002-3429.2019.06.001.
[4]李英梅, 孙慧. 自身免疫性溶血性贫血的诊断和治疗现状[J]. 临床荟萃, 2015, 30(10): 1087-1091. DOI: 10.3969/j.issn.1004-583X.2015.10.002.

