
淋巴瘤按病理为霍奇金淋巴瘤和非霍奇金淋巴瘤。
在 183 年前,也就是 1832 年,伦敦 Guy 医院的 Thomas Hodgki 医师(下图),他解剖了7具死于腹腔淋巴结肿大、脾脏肿大的尸体。

对尸体的病理检测中,他发现了一种体积较大而独特的瘤巨细胞,即 Reed-Sternberg 细胞(简称 RS 细胞),后来就以他的名字将此疾病命名为「霍奇金病」。
直到 2001 年,WHO 分类把「霍奇金病(HD)」改为「霍奇金淋巴瘤(HL)」,将不含 RS 细胞的淋巴瘤命名为「非霍奇金淋巴瘤(NHL)」。
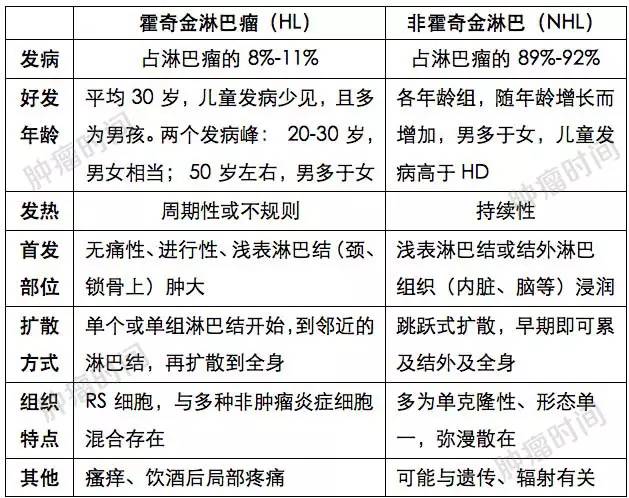
下表是二者在发病、临床表现上面的区别
NHL 是起源于淋巴系统并常播散到全身各处的恶性肿瘤。在我国常见恶性肿瘤排位中前 10 。
NHL 可发于各个年龄段,男性发病率高于女性,约 3:1,儿童 NHL 较 HL 多见。
最新的流行病学显示,目前 NHL 在不同年龄阶段呈明显上升的趋势,年轻人最需提防。
目前,淋巴瘤的具体发病原因尚无明确的定论,主要为以下 4 个因素:
1. 病毒感染(HTLV、HIV、EBV、HCV);
2. 免疫缺陷(艾滋病、器官移植、类风湿关节炎、干燥综合征);
3. 环境(农药、染发剂、放射暴露)。
4. 遗传:若近亲患了某种血液/淋巴系统恶性疾病,则 NHL 发病风险可能会增加 2-4 倍。
在过去几十年中,NHL 的发病率呈持续稳定性升高,每年约增长 3%,比大部分癌症增长快,部分原因与艾滋病的流行有关。
艾滋病者处于免疫抑制状态,提醒我们,不良的生活习惯虽不是导致淋巴瘤的必然原因,但可以长期免疫力下降是一种诱发因素,年轻人劳逸结合、生活作息规律很重要。
鉴于发病的相关因素,预防的方法为:
1. 尽可能减少感染,不得艾滋病(性行为、输血);
2. 提高免疫力,规律适度锻炼增强体质,健康合理均匀饮食;
3. 避免接触射线和其他有害物质(化学毒品、染发剂、农药);
4. 有家族病史者定期到医院做胸腹部 CT,如发现淋巴结肿大,要尽早就医。
淋巴细胞几乎遍布全身,皮肤、扁桃体、骨髓、胃、肠、肝、脾乃至眼、鼻腔等,有血液、淋巴液通过的地方就有淋巴细胞,就可能发生淋巴瘤。
NHL 发病首发症状可能是无痛性浅表、深部、结外的淋巴结肿大。肿块大小不等、不对称、质实有弹性。
1. 浅表淋巴结肿大或形成结节肿块:尤以颈淋巴结肿大最为常见,其次为腋窝、腹股沟淋巴结。
2. 体内深部淋巴结肿块:因部位而异——浸润纵隔、肺们表现为胸闷胸痛、呼吸困难;浸润肠系膜淋巴结、腹膜后淋巴结表现为腹痛肿块、肠梗阻等。
3. 结外淋巴组织的增生和肿块:内脏、颅内受累。
低恶性的 NHL,淋巴结肿大多为多个分散、独立的;侵袭性或高度的 NHL ,淋巴结肿大进展快、可融合成团,甚至与基底皮肤粘连,引起压迫、水肿、阻塞等症状。
由于淋巴瘤可从深、浅淋巴结及各器官发病,在其发展过程中又可侵犯各组织器官,故其临床表现复杂多样。
NHL 目前多采用综合治疗,最大限度地保全患者机体功能、最大限度地杀灭肿瘤细胞,提高患者治愈率,改善患者生活质量为。
主要治疗手段包括全身化疗、局部放疗、免疫治疗、手术切除病灶、造血干细胞移植等。

